新着情報
ちょっと足首を挫く、いわゆる【捻挫】は多くの方が経験あるかと思われます。
しかし、時には単なる捻挫では済まないこともあります。痛みや腫れが強いので病院を受診したら骨折していた…なんてこともあります。
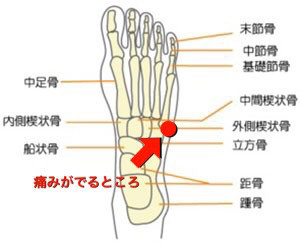
下駄骨折と呼ばれていますが、正式には【第五中足骨基部の骨折】のことを言い、足の小指の甲の部分の骨折のことを指します。
その昔、下駄を履いていて挫いたときに発生しやすかったため【下駄履き骨折】または【下駄骨折】と言われるようになりました。
現在でも、下駄を履かず裸足や靴を履いていても強く捻挫することで骨折することがあります。
現在ではヒールを履いていて足を挫くと、下駄骨折になる可能性が高くなります。
また、スポーツなどによって繰り返しストレスがかかり疲労骨折が起こることもあります。
この場合は【ジョーンズ骨折】と呼ばれ、下駄骨折とは別の骨折となります
ゆう鍼灸整骨院のホームページはこちら
コンパートメント症候群とは
上肢・下肢の筋肉、血管、神経などは骨や筋膜、骨間膜に囲まれています。
この構造をコンパートメントまたは筋区画と呼びます。
例えば、下腿には【前部】【外側】【深後部】【浅後部】の4つのコンパートメントが
前腕には【屈筋群】【伸筋群】【橈側伸筋群】の3つのコンパートメントがあります。
何らかの原因でコンパートメント内の圧力が高まると、コンパートメント内の血管が圧迫されて循環障害発生し、筋肉や神経の機能障害が起こり、様々な症状がでます。
これをコンパートメント症候群といいます。
コンパートメント症候群には急性型と慢性型があり、急性型の場合は筋肉や神経の組織が壊死して重大な障害を残すことがあります。
スポーツでは慢性型のコンパートメント症候群がみられることがあります。
急性コンパートメント症候群
急性コンパートメント症候群は通常、大きな外傷の後に起こります。ごく稀に、軽度の外傷の後に発症することもあります。
原因として
・骨折
・腕や脚を押しつぶす外傷
・筋肉の激しい打撲
・ギブスやきつい包帯を巻く
・過度の飲酒や薬物乱用(眠っている間や失神して倒れている間に血管が閉塞して起こる)
などが考えられます。
慢性(労作性)コンパートメント症候群
同じ動作や運動を繰り返すと慢性コンパートメント症候群になることがあります。
これは40歳以下の人に最もよく起こりますが、年齢を問わず起こる可能性があります。
水泳、テニスもしくはランニングなどの運動をする人は慢性コンパートメント症候群を発症するリスクが高くなります。
激しい、または頻繁なトレーニングもリスクが高くなります。
運動とこの疾患の関連性は完全に理解されていませんが、次のことが原因となる可能性があります。
・特定の活動をしている時よ動き方
・筋膜が通常よりも厚い
・筋肉が肥大している
・血管の内圧が高い
コンパートメント症候群の症状
各部位での疼痛、腫脹、圧痛、硬結(しこり)、運動時痛
コンパートメント内にある神経の麻痺による知覚麻痺、他動運動障害、他動運動時痛などを認めます。
①前方コンパートメント障害は最も頻度が高く
疼痛・腫脹・圧痛は下腿前外側にあり、深腓骨神経領域の知覚障害(第1、2趾間)、筋力低下は足関節背屈(前脛骨筋、趾伸筋)にあり、他動的運動時痛は足関節と足趾の底屈時に存在します。
②側方コンパートメントでは圧痛は外側広筋にあり、浅腓骨神経領域(下腿外側)の知覚障害、足関節外返し(長・短腓骨筋)で筋力低下、足関節内返しで他動的運動時痛が出現します。
③浅後方コンパートメントでは圧痛は後方(ふくらはぎ)にあり、腓腹神経領域の知覚障害、足関節の底屈(腓腹筋、ヒラメ筋)筋力低下、他動的足関節の背屈時痛があります。
④深後方コンパートメントでは圧痛は後方(下腿内側)にあり、脛骨神経領域(足底内側)の知覚障害がみられ、足関節の後脛骨筋、足趾伸筋よ筋力低下、足趾の他動的背屈時痛があります。
ゆう鍼灸整骨院のホームページはこちら
ゴールデンウィークもあと2日で終わりです
当院は今日から通常通り診療を開始します
よろしくお願いします
当院は明日から3日間
3日(水)・4日(木)・5日(金)
とお休みさせていただきます。
6日(土)より通常通り診療致しますので
よろしくお願いします。
頭痛の種類はいくつかあります。
緊張型頭痛・片頭痛・群発頭痛・脳腫瘍など脳疾患による頭痛・風邪による頭痛など。
数ある頭痛の中に、後頭神経痛というものがあります
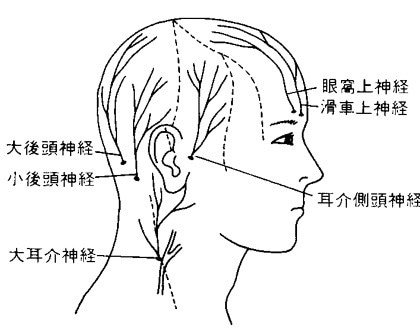
この後頭神経痛は後頭部に走行している神経の大後頭神経・小後頭神経に沿って痛みが現れます。
痛みの前兆は特になく、頭の表面、頭皮でズキズキまたはピリピリした痛みを感じます。
痛みの程度は個人差があり、「何もできなくなるような痛み」から「髪の毛を触ると痛い」というものまであります。
通常は後頭部の片側、まれに全体に痛みがでます。
・後頭部の一部や全域がズキズキ・ピリピリ痛い
・目の奥が痛い
・耳の後ろあたりが痛い
・髪をとかすと痛い
・寝癖で逆立っている髪を戻すときのような痛み
このように後頭神経痛は突発的に現れ、原因が思い当たらないまま痛みがなくなることがあります
そして痛みを感じる箇所には、その後違和感を感じることもあります。
後頭神経痛の原因
・後頭神経は頚椎2番、3番から走行する神経(頚神経で、首の上部の神経)で後頭部へは大後頭神経、側頭部で耳の後ろへは小後頭神経が走行します。
後頭神経痛の原因が上部の頚椎(背骨の首の部分)周辺の血管による圧迫の場合が稀にあります。三叉神経痛や舌咽神経痛の場合と同じで痛みの原因が血管に存在します。
・頭をぶつけたなどの外傷によっても神経が傷つき炎症を引き起こすことがあります。
これによっても後頭神経痛が発症します。
・後頭神経は頚椎の上部の神経から走行しているので、首の骨が歪んだり、変形を起こすことによって後頭神経に何かしら刺激を与えてしまいます。
これが原因となって後頭神経痛を引き起こすこともあります。
ゆう鍼灸整骨院のホームページはこちら
あと1ヶ月と少しで梅雨が近づいてジメジメと蒸し暑い時期になってきます
そして梅雨が終わるといよいよ夏がやってきます
夏は連休もあって楽しみな季節の一つですが
その前にこの時期気をつけなければいけないことがあります
それは腰痛です
この時期日中は暑いですが、朝晩はまだまだ冷えます
暑い日中もどこに行っても冷房が入り出しているので体がどうしても冷えがちになってしまいます
毎年この時期になるとぎっくり腰や、そこまで行かなくても腰を押さえながら痛そうに来院される患者さんが多く来られます
普段は腰痛がない方でも来院される患者さんもおられます
なので、元々腰に症状のある方、お仕事や家事など日常生活で腰をよく使われる方は特に注意が必要です
ぎっくり腰になると痛みで動けなくなったり、ひどいと寝込んでしまったりする方もいてるので
この時期は要注意です
インピンジメントとは【衝突】・【挟まる】という意味です
肩関節は”肩甲骨の浅くて小さい凹み”と”その凹みよりも大きい上腕骨頭”が合わさり”肩関節”を構成していますが
骨同士がしっかりはまっているワケではありません。
そのままでは関節がポロって外れてしまいます。
その関節を安定させているものが、筋肉や靭帯、腱です。
一般的にインナーマッスルまたは腱板と言われている棘上筋・棘下筋・小円筋・肩甲下筋が肩関節を包むように存在しています。
また、肩関節には肩峰下滑液包(けんぽうかかつえきほう)という袋が骨と筋肉の間に存在することで、腱板が動きやすいようにクッションのように衝撃を吸収して腱板を保護しています
インピンジメント症候群とは、肩を挙げたり動かすときに腱板や滑液包などが肩関節で”衝突”したり”挟まる”ことで痛みを起こし、それ以上動かすことができなくなる症状の総称です。
インピンジメントには種類があります。
・肩関節で骨に腱板と滑液包な衝突することを
=エクスターナルインピンジメントまたは肩峰下インピンジメント
・肩関節で骨に土手のように付着している関節唇(かんせつしん)が衝突する
=インターナルインピンジメント
これは投球障害肩で最近注目されています。
インピンジメント症候群が起こる原因として考えられるのは
■オーバーユースによる筋の硬化
■胸郭や肩甲骨の動きが悪い
■姿勢の悪化
などが主な要因となります。
ほかにも、
■胸を張ろうとして首にばかり力が入り肩甲骨を寄せられない人
■投球時に肘が下がってしまう人
もインピンジメントを起こしやすいと考えられています
当院ではインピンジメント症候群の治療はもちろん
元プロ野球チームのトレーナーと同じやり方の投球フォームの改善指導も行っています
ゆう鍼灸整骨院のホームページはこちら
早いもので4月も終盤になってきました
来週末からゴールデンウィークが始まりますね!
当院はゴールデンウィークも暦通り診療しております
29・30・3・4・5・7日をお休みとさせていただきます。
29日(土) 休
30日(日) 休
1日(月) 通常通り診療
2日(火) 通常通り診療
3日(水) 休
4日(木) 休
5日(金) 休
6日(土) 通常通り診療
7日(日) 休
よろしくお願いいたします
疲労骨折とは、骨の同一部分に外力が繰り返し加わることで起こる骨折です。
一度にかかる力は強くなくても、何度も続けて力が加わると、金属疲労のようにその部分がモロくなっていきます。
短期的な集中トレーニングで起こることが多く、軽度では細かいヒビが入り重度では完全断裂します。疲労骨折は早期発見と早期治療が大切で、治療を開始するのが1日遅れると完治にその何倍もかかると言われています。
疲労骨折の症状は、初期段階において軽いことも多いので、ついつい無理をして悪化されることも少なくありません。
しかし、しっかりと対策をすれば悪化を防ぐことができます。
ランニングやジャンプなどのスポーツ活動を行うことにより、骨の同じところにストレスが繰り返しかかって内部に微細な骨折を生じる場合があります。
運動を続けていると、それが修復する前に微細な骨折が生じ、ついには骨全体の骨折に至ることがあり、これを疲労骨折といいます。
下腿の脛骨(けいこつ:内スネの骨)や腓骨(ひこつ:外スネの骨)、足部の中足骨や舟状骨(しゅうじょうこつ:足首の骨)によく起こります。
疲労骨折の現れ方
激しいトレーニングをしている運動部の学生や社会人に多く発症します。
明らかな外傷がなく、運動時に局所に著しい痛みを感じる場合は疲労骨折を疑います。
一般の骨折のように、皮下出血や著しい腫脹は伴いませんが、局所は軽度に腫脹を伴い、押さえると痛みを生じます。
中足骨や舟状骨の疲労骨折では足の甲が、脛骨や腓骨の疲労骨折では下腿に痛みが生じます。
疲労骨折は通常の骨折とは異なり、ギプスによる固定を必要としません。疲労骨折の主な治療には、
経過観察
手術
の2つがあります。
経過観察は一見すると、治療には思えないかもしれません。しかし、運動量を少なくした上で経過観察をすることは立派な治療です。つまり、ランニングが原因の疲労骨折を疑えば、ランニングする量を制限することが重要です。そして、経過観察を行えば徐々に症状は軽快し、2~4週程度で症状がほぼ消失します。しかし、中には上記のように症状が消失しない疲労骨折が存在します。そのような疲労骨折を難治性の疲労骨折といいますが、疲労骨折が難治性と診断されると手術が行われることもあります。
ゆっくり休む
まず第一は同じ動作の運動を繰り返し続けないことです。
疲労骨折の症状は、使いすぎで手足が悲鳴をあげているようなものです。運動をしていて普段とは違う感覚があったら勇気を持って休みましょう。筋肉が疲れてきちんと働かないと運動による骨への負担はとても大きくなります。
ただどれだけ休めばよいのかは個人差があり一概には言えません。筋肉と違い骨は鍛えれば鍛えるほど強くなるというわけではないのです。コーチやトレーナと相談をして適切な運動メニューを作り上げるのが大事です。
例えばランナーの場合、心肺機能や代謝を上げるという目的なら走る以外にプールやエアロバイクのような代わりの運動メニューもあります。
骨を丈夫にする
疲労骨折の症状は、骨が健康にも関わらずに起こってしまうものです。筋肉と違って骨は鍛えることが難しいと書きましたが、食事の面で骨を強くしなやかにすることができます。
まずはなんといってもカルシウム、乳製品、小魚、豆製品や小松菜、ひじきなどに多く含まれています。ただカルシウムは吸収性の悪い栄養素です。吸収率の高い乳製品やサプリメントを選んでも良いでしょう。
そしてビタミンDは、カルシウムの吸収を促進して骨を丈夫にする働きを持ちます、カルシウムだけ摂取しても骨は丈夫にならないので意識して摂取しましょう。しらす干しや卵黄、きくらげ、しいたけに多く含まれます。また人の皮膚でも生成されますので屋外での運動も大事です。
そのほかにもカルシウムの吸収を促進する栄養素としては、コラーゲン、ビタミンC、クエン酸、マグネシウムなどがあります。一方で、レトルト食品、スナック菓子、清涼飲料水に多く含まれるりんは、取りすぎるとカルシウムの吸収を阻害してしまいます。
ゆう鍼灸整骨院のホームページはこちら
前腕の橈骨(とうこつ)と尺骨(しゃっこつ)の2本の骨のうち、尺骨の骨幹部が単独で骨折することがあります。
尺骨の単独骨折は、尺骨に打撃や転倒による打撲を生じたときに起こる直達性外力によるものが多く
介達性の場合は、転倒して回外位で手をついたときに、上半身が捻れてさらに回外を強制されると、前方へ骨折端が突出する屈曲型の屈曲骨折を生じ
逆に転倒して回内位で手をついたときに、さらに回外が強制されると後方へ骨折端が突出する前方屈曲型の屈曲骨折を生じます。
また、前腕最大回内位で手をついたときに、上半身を捻ってさらに前腕が強く回内を強制された場合
この回内強制により、尺骨は橈骨と衝突し骨折し、また橈骨もその尺骨による衝突で橈骨頭の脱臼を起こすことがあります。
この尺骨の骨折と橈骨頭の脱臼を合併した状態を
【モンテギア脱臼骨折】といいます
ゆう鍼灸整骨院のホームページはこちら

〒559-0022
大阪市住之江区緑木1-1-2
田中ビル1F
住之江区北加賀屋駅3番出口より徒歩3分
スーパーダイエーさん向かい

| 受付時間 |
月 |
火 |
水 |
木 |
金 |
土 |
| 9:00〜12:00 |
◯ |
◯ |
◯ |
◯ |
◯ |
◯
(8:30〜13:00) |
| 15:00〜20:00 |
◯ |
◯ |
◯ |
◯ |
◯ |
- |
※日曜・祝日・水・土曜午後は休診です。
※お名前とご希望時間をお伺いしてご予約が完了します。